Sindrome de Menière
Según nuestra experiencia el sistema vascular y su influencia bajo estímulos simpáticos y parasimpáticos juega un rol fundamental en la neurofisiología del equilibrio.
Toda modificación del calibre arterial ya sea a nivel periférico o central bajo la dependencia del sistema simpático puede originar trastornos de nutrición a nivel de las células con modificación de sus funciones.
Ya Menière en su tesis publicada en el año 1861 al describir el Sindrome o “Enfermedad de Menière” relata estos cambios vasculares y los relaciona en algunos casos con cuadros de migraña.
Estas circunstancias nos motivaron a investigar desde el año 1983 las variaciones hemodinámicas cerebrales en pacientes con diagnóstico presuntivo de “Enfermedad o Sindrome de Menière”, siendo nuestra primera publicación “Über die Vaskuläre Migräne unter dem Ercheinungbild eine Menière Syndrome”
Según nuestro Banco de Datos Neurofisiología Otooftalmológica con 22.300 pacientes el 51% de los mismos concurre a la consulta con el diagnóstico previo de Síndrome de Menière acompañado de síntomas neurovegetativos. De este grupo el 54% presenta cuadros o antecedentes de migrañas o jaquecas y el 10% diplopia o visión doble.
El mecanismo de disparo es en el 55,8% de los casos cambios posturales y en el 31,1% la cinetosis.
Estos pacientes fueron investigados con:
Examenes Equilibriométricos
Las estadísticas generales de los tests nos arroja los siguientes resultados:
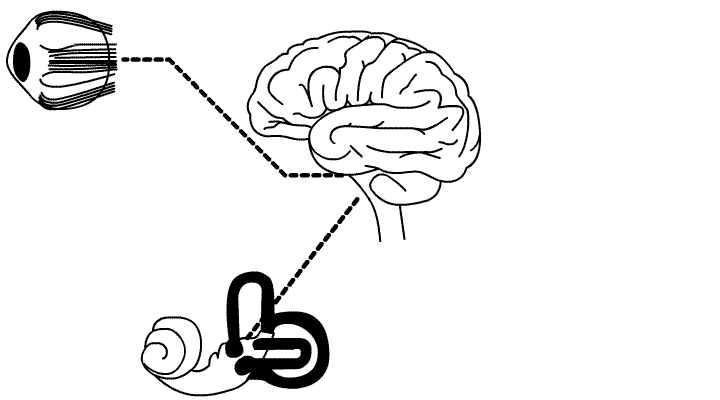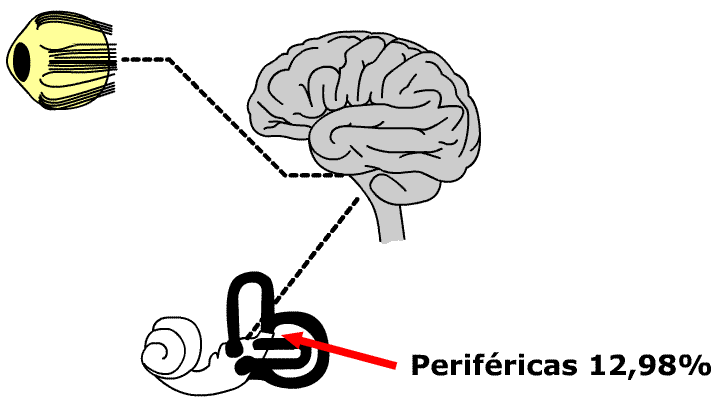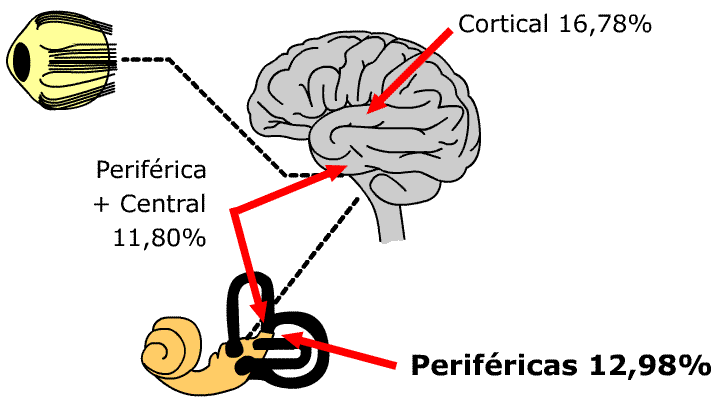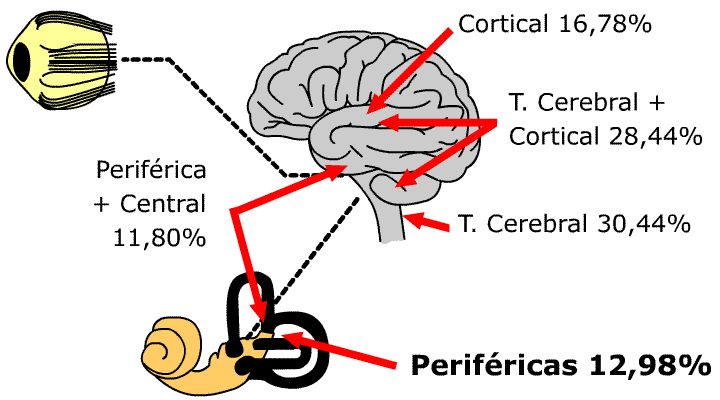
| 30,44% | patología vestibular central de tronco cerebral |
| 28,44% | patología vestibular central de tronco cerebral y cortical |
| 16,78% | patología vestibular central cortical |
| 12,98% | patología vestibular periférica |
| 11,80% | patología vestibular combinada periférica y central |
Exámenes hemodinámicos cerebrales
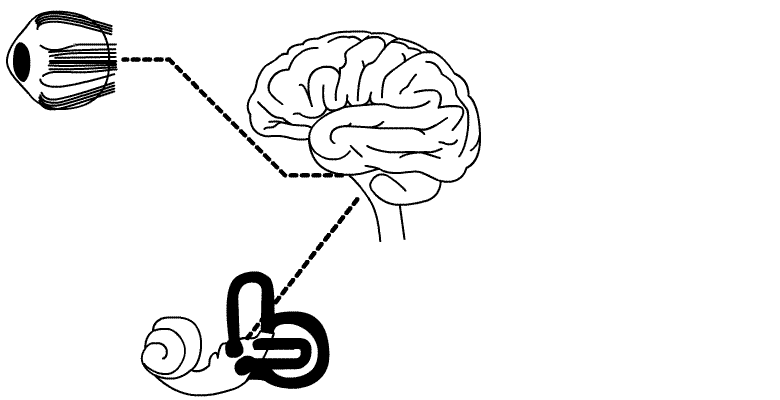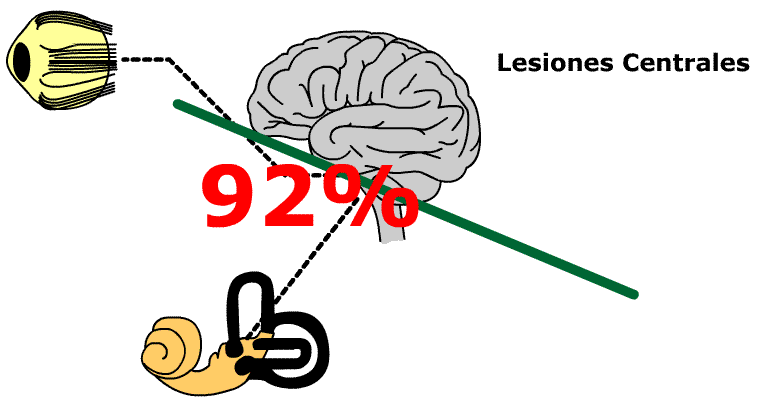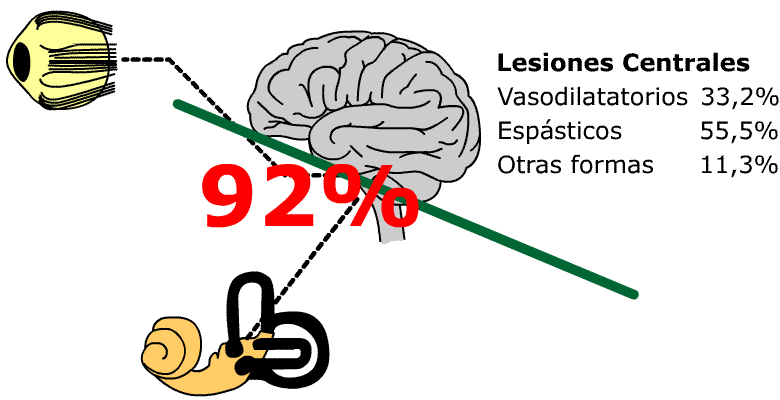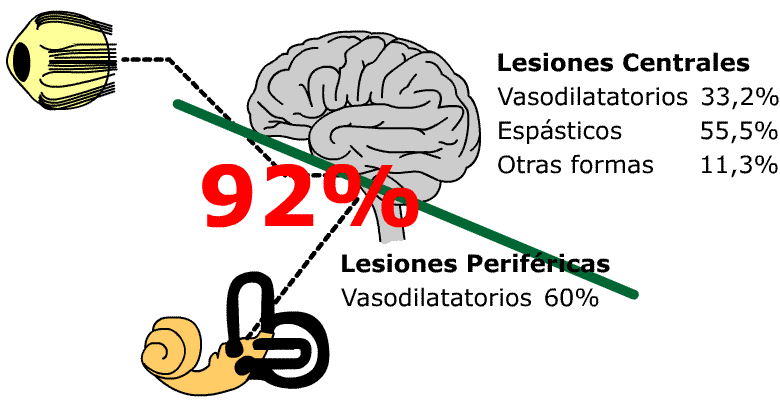
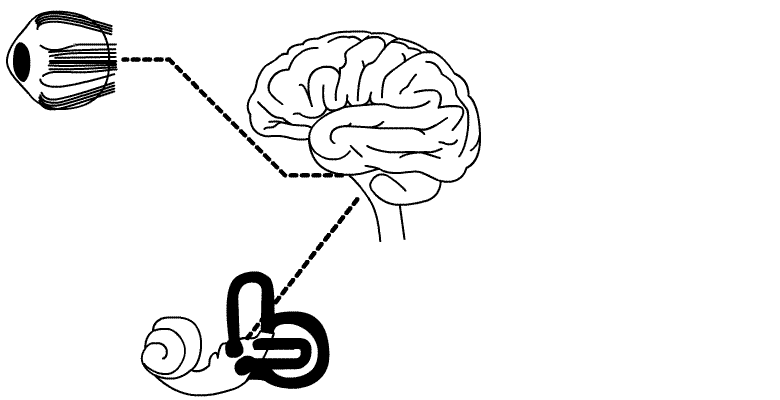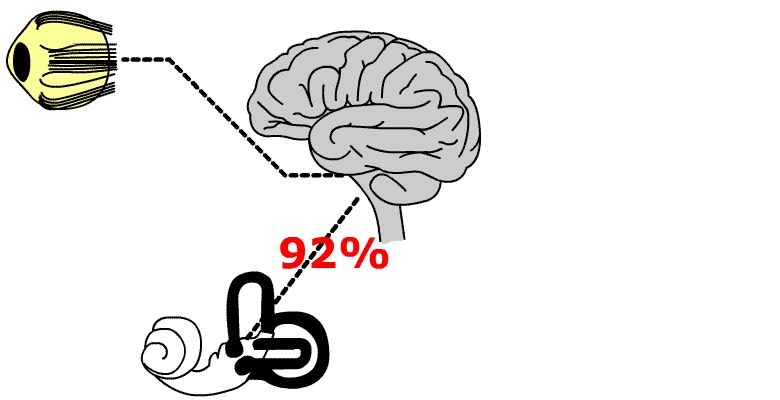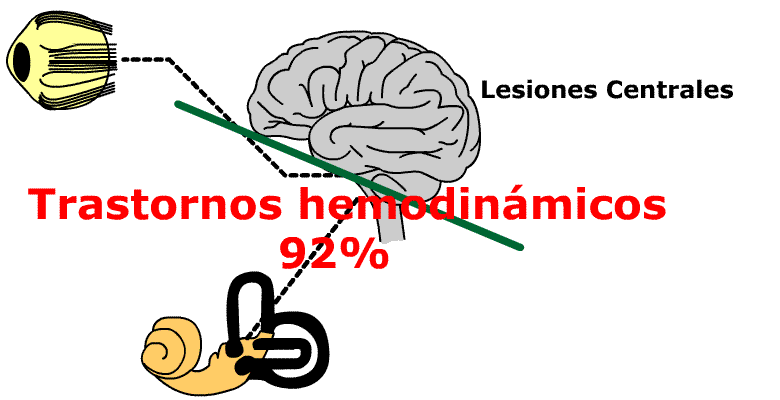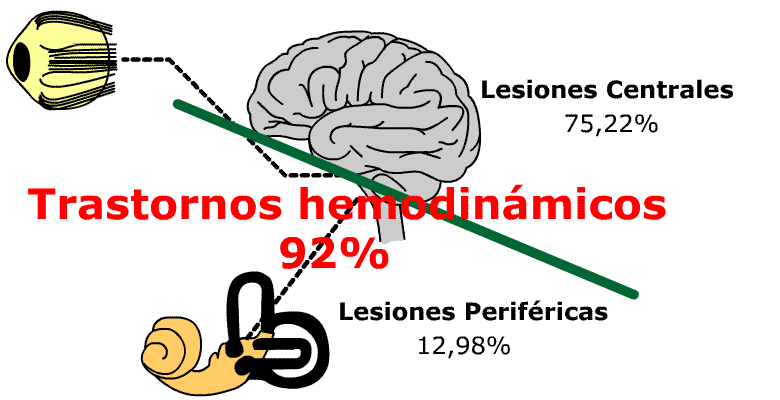
El 92% de los pacientes con sintomatología compatible con un sindrome de Menière presentaban patología hemodinámica, objetivable.
El 55,5% con lesiones vestibulares centrales presentan trastornos hemodinámicos espásticos y el 33,2% trastornos hemodinámicos vasodilatatorios, el 11,3% otras formas.
El 75,22% de los pacientes con sintomatología compatible con un Menière presentan lesiones o disfunciones vestibulares centrales objetivables cualitativa y cuantitativamente por las múltiples mediciones neurofisiológicas antes detalladas.
Solo el 13% de los pacientes presentan en forma objetivable cualitativa y cuantitativa una patología periférica pura compatible con una Enfermedad de Menière, siendo la etiopatogenia en el 92% causada por trastornos hemodinámicos y en solo el 8% la etiopatogenia era provocada por otras causas, ya sea infecciosas, tóxicas, metabólicas, autoinmunes, etc.
Como primera medida se debe evitar la confusión diagnóstica y terapéutica, en tratar a todos los pacientes que presentan la famosa trilogía de Menière (vertigo, hipoacusia, tinnitus) como una simple lesión de oído interno, sin recordar que el sistema del equilibrio es algo más complejo que un conducto semicircular, donde no solo existe un oido y un nervio auditivo, olvidando los órganos y vías más importantes como: el tronco cerebral, cerebelo, vías de proyección tálamo-cortical, vías cerebelo-oculomotoras, áreas corticales y cognitivas vestibulares, etc. Cualquier alteración en la neurotransmisión en este complejo de núcleos y vías provocará un Sindrome Menieriforme, acompañado o no con otros síntomas.
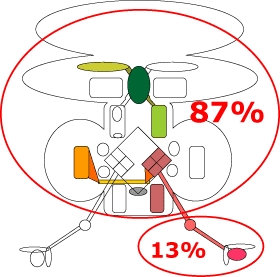
Recordemos que solo en un porcentaje del 13% de los casos podemos estar bajo una verdadera enfermedad de Menière o Hidrops laberíntico, donde el tratamiento específico del mismo dará resultado.
En estos últimos años los avances en las investigaciones neurosensoriales y la introducción de nuevas técnicas no invasivas, nos permite la detección de señales muy débiles del cerebro revolucionando el diagnóstico y tratamiento del Sindrome de Menière
Nosotros utilizamos en nuestro Laboratorio – Neurofisiología Otooftalmológica – Buenos Aires, Argentina – el registro del EEG en 21 canales de derivación, que junto con la incorporación de un software especializado (LORETA) nos permite obtener imágenes funcionales del cerebro en 2D y 3D.
La Tomografía Eléctrica de Cerebro (LORETA) (Pascual-Marqui y colaboradores, 1994) es el método de evaluación que permite la representación de dichas imágenes funcionales cerebrales.
El cortex cerebral puede ser modelado como una colección de elementos de volumen denominados voxels, en total 2394, y representarlos en el Atlas de Talairach, utilizado normalmente en Resonancia Magnetica, provisto por el Brain Imaging Center, Montreal Neurological Institute.
La solución matemática inversa en este software corresponde a la distribución tridimensional (3D) de la actividad eléctrica neuronal que presenta máxima sincronización en términos de orientación entre grupos neuronales vecinos (representados por voxels adyacentes). En otras palabras la superficie cortical puede ser modelada como una colección de elementos de superficie de orientacion conocida.
Como se ha demostrado en estudios experimentales LORETA es el único método capaz de ubicar una patología dentro del tamaño de 1 voxel de resolución, mientras otros métodos son incapaces de localizar áreas profundas.
Además este estudio y su software nos permite utilizar un método de análisis estadístico poderoso denominado Statistical non Parametric Mapping – SnpM.
El software realiza 1.000.000 de operaciones matemáticas para obtener un t-test.
O sea comparar las areas patológicas de cada atlas anatomico y compararlas con los valores del Banco de Datos.
En el año 2004 - Neurofisiología Otooftalmológica, Buenos Aires, Argentina – Dr. med. G. Bertora, Dr. med. J. Bergmann – ha investigado y evaluado con la Tomografía Eléctrica de Cerebro (LORETA), 85 pacientes cuyo motivo de la consulta fue Sindrome de Menière y los resultados han sido comparado contra 390 pacientes del Banco de Datos.
Dentro del grupo Sindrome de Menière se seleccionaron aquellos pacientes que consultaban por los síntomas con la clásica trilogía de Menière -vértigo, hipoacusia y tinnitus -, con disfunciones equilibriométricas
periféricas y/o centrales.
Los pacientes se encontraban en tratamiento presentando pousses agudas en períodos regulares.
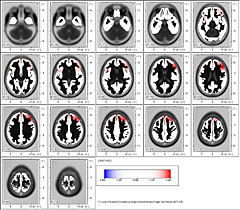
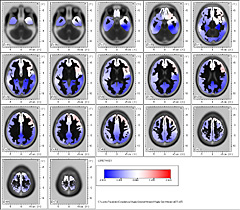
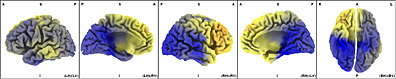
En el Sindrome de Menière hemos observado que en las bandas de baja frecuencia Delta, en los 1,75 Hz un marcado fenómeno de frontalización abarcando las áreas de Brodmann 25, 38 y 10.
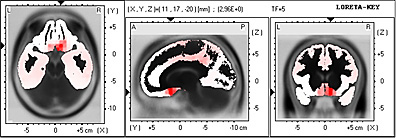
En la representación en 3D y en el Atlas de Talairach se observa que comprenden en forma bilateral el Gyrus Frontal Medio.
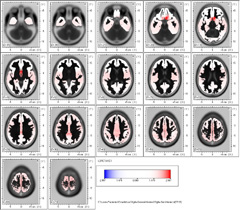
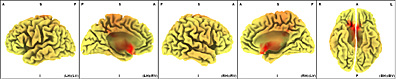
En la Banda ßeta 1 en la frecuencia de 13.25 Hz permanece en estos pacientes el fenómeno de frontalización abarcando las áreas de Brodmann 13, 47 y 45.
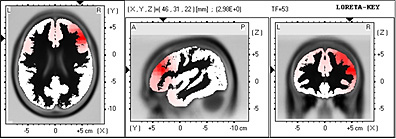
En el Atlas de Talairach y en la representación en 3D se observa el predominio izquierdo del Lóbulo Frontal Inferior, Insula y region Sublobar.
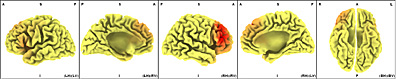
En la Banda ßeta2 en los 21.75 Hz. de frecuencia es muy significativa la ubicación exclusiva del dipolo en el área de Brodmann 36.
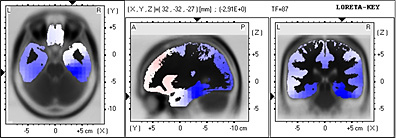
La cual comprende el Lóbulo Límbico y el Gyrus Parahipocampal izquierdo.
Resumiendo:
El Sindrome de Menière – vertigo, hipoacusia, tinnitus – tiene una importante representación cortical en:
- Lóbulo frontal – Area de Brodmann 25
- Lóbulo Límbico
- Gyrus Parahipocampal
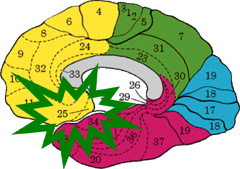
Nuestras investigaciones y conclusiones (Bergmann – Bertora, 2004) del compromiso del área de Brodmann 25, el área subgenual y el gyrus parahipocampal en el Sindrome de Menière no han sido descriptas hasta la fecha en la bibliografía internacional.
Este estudio nos abrió la caja negra del Sindrome de Menière
El tratamiento exclusivo del órgano periférico y / o de la disfunción vestibular y auditiva no lleva en muchos pacientes a la compensación total y absoluta del cuadro, por no ser tratadas los disfunciones cerebrales prefrontales que mantienen siempre latente esta patología.
La frontalización observada en todos estos pacientes y el compromiso del lóbulo límbico y del lóbulo prefrontal ha sido ampliamente demostrado en los pacientes con Menière Pero es importante resaltar la existencia de una amplia variación interindividual dónde la combinación de diferentes tipos de ritmos indica una hipofunción o una hiperfunción de determinados neurotransmisores.
Nuestras investigaciones y publicaciones
- Archives for Sensology and Neurootology in Science and Practice. ASN
Volume 2 - 2004
Menière Syndrome and Vestibular Migraine: Cortical Brain Projections
Dr.med. Guillermo O. Bertora, Dr.med. Julia M. Bergmann (Buenos Aires - Argentina) - Archives for Sensology and Neurootology in Science and Practice. ASN
XXXIII Congress of the NES – Bad Kissingen – Germany – Page 2 – 2006
Menière Syndrome: Cortical Brain Projections studied by Brain Electric Tomography (LORETA)
Dr.med. Guillermo O. Bertora, Dr.med. Julia M. Bergmann (Buenos Aires - Argentina) - Archives for Sensology and Neurootology in Science and Practice. ASN – ISSN 1612 – 3352
XL Congress of the NES – Bydgoszcz – Poland – April 2013
Menière Disease – Is it a special sort of Migraine? Our experience
Dr.med. Guillermo O. Bertora, Dr.med. Julia M. Bergmann (Buenos Aires - Argentina)